Questões de Concurso
Filtrar
822 Questões de concurso encontradas
Página 15 de 165
Questões por página:
Homem,69 anos, tabagista de longa data (45 maços/ ano) tendo parado há 1 ano, quando foi diagnosticada doença pulmonar obstrutiva crônica (DPOC). Nos últimos dois anos tem apresentado vários episódios gripais, e duas visitas ao pronto atendimento, sendo tratado com antibióticos, com melhora parcial. Refere que nas duas últimas gripes foi tratado com antibiótico e corticoide, sem necessidade de internações hospitalares. Apresenta dispneia ao subir escadas e ao caminhar por mais de 5 minutos. Traz os seguintes exames complementares: espirometria: CVF 3L (79%); VEF1: 1,02L (48%) e VEF1/CVF: 34%; radiografia de tórax: normal; tomografia de Tórax: sinais de enfisema centrolobular.
(CVF – capacidade vital forçada; VEF1 – volume expiratório forçado do primeiro segundo)
Assinale a alternativa que apresenta a opção terapêutica correta para o paciente.
Mulher,32 anos, refere que foi madrinha em um casamento há 3 dias e que dançou a noite inteira na festa. Após 48 horas, passou a apresentar dor muscular, febre de até 38ºC e dor ventilatório-dependente em hemitórax D. Nega uso de medicamentos nos últimos seis meses. Exame físico: paciente febril,37,9 ºC, em bom estado geral; FC = 92 bpm; FR = 18 ipm; SpO2 em ar ambiente = 96%; PA 100 x 60 mmHg; ausculta cardíaca normal; ausculta pulmonar presença de estertores subcrepitantes em base pulmonar D. Foi realizada radiografia de tórax que está ilustrada a seguir.
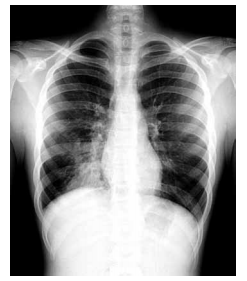
Assinale a alternativa com a opção terapêutica correta.
Após a realização de uma radiografia de tórax, a conduta recomendada é
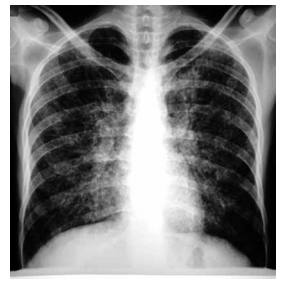
O tratamento inicial recomendado é
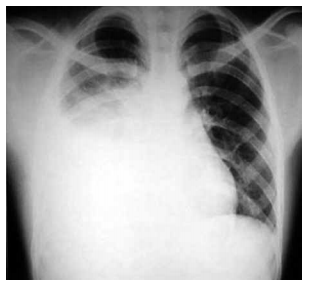
O diagnóstico da principal hipótese pode ser feito com